Оглавление
- 1 Диагностические критерии
- 2 Патогенез или механизм развития болезни
- 3 Хроническая ревматическая болезнь сердца
- 4 Определяем симптомы цирроза
- 5 Степени клинико-лабораторной активности
- 6 Осложнения — признак бездействия
- 7 Процесс и способы выявления отклонения
- 8 Клиническая классификация остеоартроза (по внор, 1990)
- 9 Прогноз
- 10 Системная красная волчанка (скв)
- 11 Варианты течения и стадии развития
- 12 Классификация болезни Бехтерева (в.И.Чепой,1978, цит. По а.А.Чиркину с соавт., 1993)
- 13 Критерии Американской ревматологической Ассоциации
Диагностические критерии
-
Интенсивный
кожный зуд, клиническое подозрение на
основаниивнепеченочных
проявлений (синдром Шегрена, ревматоидный
артрит). -
Повышение
активности ферментов холестаза в 2-3
раза по сравне-нию
с нормой.
-
Нормальные
внепеченочные желчные ходы при УЗИ. -
Обнаружение
антимитохондриальных антител в титре
не менее
1:40.
-
Повышение
уровня IgM в сыворотке крови. -
Характерные
изменения в биоптате печени.
Диагноз
ПБЦ ставят при наличии 4 и 6 критерив или
трех-четырех указанных признаков.
Для
постановки диагноза подагры применяют
классификационные критерии, разработанные
Wallace et al.
А.
Наличие характерных кристаллов мочевой
кислоты в суставной жидкости.
Б.
Наличие тофусов, содержание мочевой
кислоты в которых подтверждено химически
или поляризационной микроскопией.
1.
Более одной атаки острого артрита в
анамнезе.
2.
Воспаление сустава достигает максимума
в 1-й день болезни.
3.
Моноартрикулярный характер артрита.
4.
Гиперемия кожи над пораженным суставом.
5.
Припухание и боль в первом плюснефаланговом
суставе.
6.
Одностороннее поражение первого
плюснефалангового сустава.
7.
Одностороннее поражение суставов стопы.
8.
Подозрение на тофусы.
9.
Гиперурикемия (более 0,42 ммоль/л у мужчин
и 0,36 ммоль/л у женщин).
10.
Асимметричный отек суставов.
11.
Субкортикальные кисты без эрозий
(рентгенография).
12.
Отрицательные результаты при посеве
синовиальной жидкости.
Клинические
критерии
-
Тромбоз
(один или более эпизод артериального,
венозного тромбоза или тромбоза мелких
сосудов в любом органе). -
Патология
беременности (один или более случай
внутриутробной гибели морфологически
нормального плода после 10-й недели
гестации или один или более случай
преждевременных родов морфологически
нормального плода до 34-й недели гестации
или три или более последовательных
случая спонтанных абортов до 10-й недели
гестации).
Лабораторные
критерии
-
АТ
к кардиолипину (IgG и/или IgM) в крови в
средних или высоких титрах в 2 или более
исследованиях с промежутком не менее
6 мес. -
Волчаночный
антикоагулянт в плазме крови в 2 или
более исследованиях с промежутком не
менее 6 нед., определяемый следующим
образом:
–
удлинение времени свертывания плазмы
в фосфолипидзависимых коагуляционных
тестах;
–
отсутствие коррекции удлинения времени
свертывания скриниговых тестов в тестах
смешивания с донорской плазмой;
–
укорочение или коррекция удлинения
времени свертывания скрининговых тестов
при добавлении фосфолипидов;
–
исключение других коагулопатий.
Определенный
АФС диагностируется на основании наличия
одного клинического и одного лабораторного
критерия.
1.
Системная красная волчанка, подострое
течение, с поражением кожи (эритема в
виде «бабочки»), суставов, легких,
(правосторонний экссудативный плеврит),
сердца (перикардит), волчаночный нефрит
IY класса (диффузный мембранозно-пролиферативный),
активность II.
Осложнения:
ХСН I ст., ХБП III класс.
ПСОРИАТИЧЕСКИЙ
АРТРИТ (ПА)
Псориатический
артрит
– хроническое
прогрессирующее системное заболевание,
ассоциированное с псориазом, которое
приводит к развитию эрозивного артрита,
костной резорбции, множественных
энтезитов и спондилоартрита.
Общепринятой
классификации псориатического артрита
не существует. Обычно выделяют пять
вариантов псориатического артрита:
-
Асимметричный
олигоартрит; -
Артрит
дистальных межфаланговых суставов; -
Симметричный
ревматоидоподобный артрит; -
Мутилирующий
артрит; -
Псориатический
спондилит.
Наиболее
полно отражает клиническую картину
псориатического артрита, включая
характеристику как суставного, так и
кожного синдромов, классификация,
предложенная В.В.Бадокиным (1995г.).
Клиническая
форма:
-
Тяжелая
-
Обычная
-
Злокачественная
-
Псориатический
артрит в сочетании с:
–
ревматической болезнью;
–
болезнью Рейтера;
–
подагрой.
Клинико-анатомический
вариант суставного синдрома:
-
Дистальный;
-
Моноолигоартритический;
-
Полиартритический;
-
Остеолитический;
-
Спондилоартритический.
Международные
(«валидированные») критерии диагностики
ПА не разработаны.Для подтверждения
диагноза можно использовать критерии,
разработанные В.В.Бадокиным.
Патогенез или механизм развития болезни
Прежде чем рассматривать причины возникновения цирроза и его симптомы, необходимо несколько слов сказать о том, как начинает развиваться это заболевание. Печень – это непарный орган, располагающийся в брюшной полости, который является ответственным за:
- межуточный обмен в организме;
- синтез белка;
- вывод избыточного количества желчи из организма;
- синтез сахара, распад гликогена, окисление глюкозы;
- очищение крови и ее насыщение железом, магнием, цинком;
- контролирование уровня холестерина в крови и т.д.
Из-за большого количества функций, возлагающихся на печень, она постоянно испытывает большие нагрузки. В результате этого риски возникновения в ней воспалительных процессов усиливаются в несколько раз. А когда при этом на организм регулярно воздействуют другие негативные факторы (например, прием алкоголя), воспаление принимает хронический характер, что приводит к неизбежной гибели клеток органа.
На фоне этого в печени образуются своего рода пустоты, которые она старается самостоятельно устранить, чтобы сохранить свою целостность. Для этого она начинает синтезировать клетки, которые встраивает в пустоты. Но эти клетки не обладают такими же функциями, как здоровые, что приводит к нарушению работы печени. Получается, что она сама себя постепенно разрушает.
И если говорить кратко, алкогольный цирроз печени – это хроническое заболевание, характеризующееся замещением здоровых клеток органа на фиброзную ткань. Вылечить этот недуг, к сожалению, не представляется возможным, так как обратить вспять данные процессы нельзя. Однако это не значит, что заниматься лечением патологии не нужно. Отсутствие адекватной терапии может привести к серьезным осложнениям, чреватых летальным исходом.
Геморрагический
васкулит (болезнь Шенляйн-Геноха)
Болезнь
Бехчета
Криоглобулинемическая
пурпура
Васкулит
при РА и СКВ
Сывороточная
болезнь
Синдром
Гудпасчера
Болезнь
Кавасаки
-
Васкулиты,
ассоциированные с антинейтрофильными
цитоплазматическими антителами:
Гранулематоз
Вегенера
Микроскопичекий
полиангиит

Синдром
Чарджа-Стросса
Узелковый
полиартериит (редко)
-
Клеточно-опосредованные:
Болезнь
Хортона
Болезнь
Такаясу
Гранулематоз
Вегенера
Оценка
активности

При
оценке активности васкулита принимают
во внимание только признаки, обусловленные
васкулитом на момент осмотра, а также
появившиеся или прогрессирующие в
течение последнего месяца до обследования
больного.
–
Полная ремиссия – отсутствие признаков
активности и необходимости терапии
при нормальном уровне СРБ;
–
Частичная ремиссия;
–
Неактивная фаза – ремиссия, которая
не требует поддерживающей терапии;
–
Большое обострение – вовлечение в
воспалительный процесс жизненно важных
органов или систем (легких, почек, ЦНС,
сердечно-сосудистой системы). При этом
требуется назначение адекватной
терапии (ГК и/или цитостатиков,
внутривенного иммуноглобулина,
плазмафереза);
-
Малое
обострение – возврат заболевания.
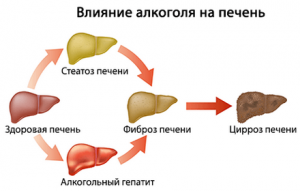
При начальном алкоголизме орган справляется с выработкой достаточного количества специфического фермента, который отвечает за переработку этанола. После, печень истощается и не может в полной мере исполнять эту функцию и впоследствии обрастает жиром, что и ведет к развитию жирового гепатоза. После этого происходит постепенное разрушение гепатоцитов, на место которых становятся соединительнотканные структуры.
Хроническая ревматическая болезнь сердца
Примеры
формулировки диагноза:
-
Острая
ревматическая лихорадка: кардит
(вальвулит митрального клапана),
полиартрит, акт III ст. -
Острая
ревматическая лихорадка: хорея, акт.
I ст. -
Возвратная
ревматическая лихорадка: кардит, акт.
I ст. Сочетанный митральный порок сердца,
ХСН II А, ФК II.
-
Крупные
кисты в субхондральной зоне кости или
в более глубоких ее слоях, иногда
уплотнение мягких тканей. -
Крупные
кисты вблизи сустава и мелкие эрозии
на суставных поверхностях, постоянное
уплотнение околосуставных мягких
тканей, иногда с кальцификатами. -
Большие
зрозии, но менее чем на 1/3 суставной
поверхности; остеолиз эпифиза,
значительное уплотнение мягких тканей
с отложением извести.
1.
Первичная подагра, метаболический тип,
острый подагрический артрит 1
плюснефалангового сустава правой стопы
в фазе обострения, ФНС – I.
-
Хроническая
подагра, тяжелое течение, хронический
подагрический артрит с преимущественным
поражением суставов стоп, вторичный
остеоартроз, тофусы ушных раковин, ФНС
II.

Осложнения:
МКБ (конкремент 8х9 мм лоханочно-мочеточникового
сегмента слева, левосторонний гидронефроз),
хронический вторичный двусторонний
пиелонефрит с преимущественным поражением
левой почки в стадии латентного
воспаления, ХБП III, симптоматическая
артериальная гипертензия, ХСН I.
Хронический
миелолейкоз – миелоидная опухоль,
развивающаяся из полипотентной
клетки-предшественницы, пролиферация
и дифференцировка которой приводит к
расширению ростков кроветворения,
представленных преимущественно зрелыми
и промежуточными формами.
Классификация
стадий хронического миелолейкоза:
-
Хроническая
(развёрнутая) стадия -
Стадия
акселерации -
Терминальная
стадия
• Вариант
с Ph-хромосомой взрослых, стариков;
•Вариант
без Ph-хромосомы;
• Ювенильный
хронический миелолейкоз с Ph-хромосомой;
• Детская
форма хронического миелолейкоза с
Ph-хромосомой.
1.
Хронический миелолейкоз с Ph-хромосомой.
Стадия акселерации.
Определяем симптомы цирроза
У алкоголиков спустя некоторое время показываются первые признаки ухудшения общего самочувствия:
- плохой аппетит и как следствие резкое снижение массы тела;
- истощение, снижение работоспособности;
- диспепсические проявления — рвота, метеоризм, припухлость живота;
- зуд покровов кожи;
- кровоточивость;
- периодическое повышение показаний термометра в подмышечной впадине до 37—38 °С;
- дискомфорт и болезненные ощущения в области правого подреберья;
- пожелтения кожных покровов и глазных склер.
Также встречаются специфические симптомы цирроза печени:
- отклонение в работе половых желез у женщин: аменорея и дисменорея;
- у мужчин — падение либидо.
Степени клинико-лабораторной активности
Ревматоидный
артрит–
аутоиммунное ревматическое заболевание
неизвестной этиологии, характеризующееся
хроническим эрозивным артритом
(синовитом) и системным поражением
внутренних органов.
Рабочая
классификация ревматоидного артрита
(1979г.)
Ревматоидный
моно-, олиго- и полиартрит.
–
сердечно-сосудистая система (перикардит,
васкулит, гранулематозное поражение
клапанов сердца, раннее развитие
атеросклероза);
–
легкие (плеврит, интерстициальное
заболевание легких, облитерирующий
бронхиолит, ревматоидные узелки в легких
– синдром Каплана);
–
кожа (ревматоидные узелки, утолщение
и гипотрофия кожи, дигитальный артериит
(редко с развитием гангрены пальцев),
микроинфаркты в области ногтевого
ложа, сетчатое ливедо);
–
нервная система (компрессионная
нейропатия, множественный мононеврит
(васкулит), симметричная сенсорно-моторная
нейропатия, шейный миелит);
–
мышцы (генерализованная амиотрофия);
–
глаза (сухой кератоконьюнктивит,
эписклерит, склеромаляция, периферическая
язвенная кератопатия);
–
почки (амилоидоз, васкулит, нефрит
(редко);
–
система крови (анемия, тромбоцитоз,
нейтропения).
Синром
Фелти
– симптомокомплекс, включающий
нейтропению, спленомегалию, гепатомегалию,
тяжелое поражение суставов, внесуставные
проявления (васкулит, нейропатия,
легочной фиброз, синдром Шегрена),
гиперпигментацию кожи нижних конечностей
и высокий риск инфекционных осложнений.
Болезнь
Стилла
взрослых – заболевание, характеризующееся
рецидивирующей фебрильной лихорадкой,
артритом и макулопапулезной сыпью,
высокой лабораторной активностью,
серонегативностью по РФ.
Серопозитивный
и серонегативный
по РФ варианты заболевания.

Степени
активности (от
0 до3).
I
– полная сохранность выполнения
нормальной ежедневной нагрузки без
ограничения;
II
– адекватная сохранность выполнения
нормальной ежедневной нагрузки (несмотря
на определенные трудности);
III
– ограниченная возможность выполнения
нормальной ежедневной нагрузки;
IY
– полная потеря возможности выполнения
нормальной ежедневной нагрузки.
|
Показатель |
Степень |
|||
|
0 |
1 |
2 |
3 |
|
|
Боль, (пациент |
0 |
До |
4-6 |
{amp}gt;6 |
|
Утренняя скованность |
Нет |
До |
1-2 |
Более |
|
СОЭ |
Менее |
16 |
31 |
Более |
|
С-реактивный белок |
Нет |
|||
|
Гипертермия |
Нет |
Незначительная |
Умеренная |
Выраженная |
|
Повышение содержания α-2 |
До |
До |
До |
Более |
*
Степень активности процесса определяется
числом баллов: 1-я – 8 баллов; 2-я – 9-16
баллов; 3-я – 17-24 балла.
Низкая
(I)
Средняя(II)
Высокая
(III)
Ремиссия
Диагностические
критерии
Диагностика
ПМ/ДМ основывается главным образом на
данных клинического обследования и
мышечной биопсии. Для диагностики ПМ/ДМ
следует использовать следующие критерии:
-
Поражение
кожи
а).
Гелиотропная сыпь (пурпурно-красные
эритематозные высыпания на веках).
б).
Признак Готрона (пурпурно-красная,
шелушащаяся, атрофическая эритема или
пятна на разгибательной поверхности
кистей над суставами).
в).
Эритема на разгибательной поверхности
конечностей над локтевыми и коленными
суставами.
2.
Проксимальная мышечная слабость (верхние
и нижние конечности и туловище).
3.
Повышение активности КФК и/или альдолазы
в сыворотке.
4.
Боли в мышцах при пальпации или миалгии.
5.
Миогенные изменения при ЭМГ (короткие,
полифазные потенциалы моторных единиц
со спонтанными потенциалами фибрилляции).
6.
Обнаружение АТ Jo-1 (АТ к гистидил-тРНК-синтетазе).
7.
Недеструктивный артрит или артралгии.
8.
Признаки системного воспаления (лихорадка
более 37°С, увеличение концентрации СРБ
или увеличение СОЭ более 20 мм/час).
9.
Морфологические изменения, соответствующие
воспалительному миозиту (воспалительные
инфильтраты в скелетных мышцах с
дегенерацией или некрозом мышечных
волокон; активный фагоцитоз или признаки
активной регенерации).
Диагноз
ДМ устанавливают при наличии по крайней
мере одного типа поражения кожи и не
менее 4 других признаков (пункты 2-9).
Диагноз ПМ устанавливают при наличии
не менее 4 признаков (пункты 2-9).
-
Первичный
идиопатический дерматомиозит, хроническое
течение, манифестный период, степень
активности II (параорбитальный отек,
мышечный верхний парапарез, субфебриллитет,
дисфагия). -
Экзофитный
рак пилороантрального отдела желудка,
II стадия. Паранеопластический
дерматомиозит, III степень активности
(эритема кожи, параорбитальный отек,
мышечная тетраплегия, лихорадка,
поражение мышц глотки и диафрагмы).
Осложнение:
аспирационная пневмония.
Осложнения — признак бездействия

При выявлении болезни на ранних стадиях, когда симптомы алкогольного цирроза еще не сильно выражены, у больного есть все шансы остановить разрушение клеток и отсрочить последствия. Грамотно поставленное лечение с приемом гепатопротекторных средств, поможет защитить здоровые гепатоциты от последующего разрушения, но восстановить клетки, которые были разрушены, они не смогут.
Процесс и способы выявления отклонения
Диагностика заболевания обычно не занимает долгое время и особых сложностей не представляет. Для начала у пациента берется общий и биохимический анализ крови, в последующем — анализы кала и мочи. Если рассуждать об инструментальных методах диагностики, то эффективными являются:
- магнитно-резонансная и компьютерная томография;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ);
- ультразвуковое исследование брюшной полости;
- печеночная биопсия;
- эластография.
Клиническая классификация остеоартроза (по внор, 1990)
|
Клиническая |
Преимущественная |
Течение |
Рентгенологическая |
Наличие |
Степень |
|
Моно- Деформирующий |
Тазобедренный, ный, |
Без Медленно |
I II III IY Y |
Без С С |
0 I II III |
–
Локализованный: суставы кистей, суставы
стоп, коленные суставы,
тазобедренные
суставы, позвоночник, другие суставы.
–
Генерализованный: поражение трех и
более различных суставных групп.
–
Посттравматический.
–
Врожденные, приобретенные или эндемические
заболевания (болезнь
Пертеса,
синдром гипермобильности и др.).
–
Метаболические болезни: охроноз,
гемохроматоз, болезнь
–
Вильсона-Коновалова, болезнь Гоше.
–
Эндокринопатии: сахарный диабет,
акромегалия, гиперпаратиреоз,
гипотиреоз.
–
Болезнь отложения кальция (фосфат
кальция, гидроксиапатит кальция).
–
Невропатия (болезнь Шарко).
–
Другие заболевания: аваскулярный некроз,
РА, болезнь Педжета и др.
-
Остеоартроз
правого коленного сустава. Стадия II.
НФС I ст.
Осложнение:
Вторичный синовит
2.
Узелковый полиостеоартроз (узелки
Гебердена и Бушара). Стадия III.
НФС
I ст.

Осложнение:
Вторичный синовит дистальных межфаланговых
суставов.
ПОДАГРА
Подагра
– системное
заболевание, связанное с нарушением
пуринового обмена, характеризующееся
повышением содержания мочевой кислоты
в крови (гиперурикемией), отложением
уратов в суставных и/или околосуставных
тканях и развивающимся в связи с этим
воспалением. Выявление гиперурикемии
недостаточно для установления диагноза,
так как лишь 10% лиц с гиперурикемией
страдают подагрой. Для хронической
подагры характерно образование тофусов
Прогноз
Сказать точно, сколько живут люди с алкогольной формой цирроза, сложно, так как продолжительность жизни больного зависит от нескольких факторов:
- возраста пациента;
- его образа жизни;
- соблюдения схемы приема препаратов;
- наличия осложнений;
- степени и тяжести болезни.
Если пациент строго следует всем рекомендациям врача и полностью отказался от употребления алкоголя, у него есть все шансы продлить себе жизнь на несколько лет. Но в любом случае прогноз при циррозе печени неблагоприятен. Как правило, от момента постановки диагноза люди с таким заболеванием живут около 7–10 лет.
Цирроз печени, в независимости от его вида, является серьезной патологией, которая характеризуется необратимыми процессами в паренхиме органа. Медицина предлагает множество способов приостановить их дальнейшее прогрессирование. Однако методов полного излечения цирроза, к сожалению, по сей день не найдено. Даже после трансплантации донорской печени вероятность повторного прогрессирования болезни остается очень высокой.
Именно алкогольный цирроз печени дает более утешительные прогнозы, чем его другие формы. В этом случае многое зависит от самого пациента и его желания быть здоровее, то есть прогноз ставит сам больной. Не каждый человек способен преодолеть алкоголизм, а без этого нет смысла углубляться в процесс и лечить пациента, ведь это будет безрезультатно.
Системная красная волчанка (скв)
–
Генерализованное поражение кожи
конечностей, лица и туловища в течение
года; синдром Рейно появляется одновременно
или после поражениия кожи.
–
Раннее развитие висцеральной патологии
(интерстициального поражения легких,
поражения ЖКТ, миокарда, почек).
–
Значительная редукция капилляров
ногтевого ложа с формированием
аваскулярных участков (по данным
капилляроскопии ногтевого ложа).
–
Выявление антител (АТ) к топоизомеразе-1
(Scl-70).
–
Длительный период изолированного
феномена Рейно.
–
Поражение кожи ограничено областью
лица и кистей/стоп.
–
Позднее развитие легочной гипертензии,
поражение ЖКТ, телеангиэктазии, кальциноз
(CREST- синдром: аббревиатура от Calcinosis,
Raynaud phenomenon, Esophageal dismotility, Sclerodactyly,
Telangiectasia).
–
Выявление антицентромерных АТ.
–
Расширение капилляров ногтевого ложа
без выраженных аваскулярных
участков.
–
Нет уплотнения кожи.
–
Феномен Рейно.
–
Признаки легочного фиброза, острой
склеродермической почки, поражение
сердца
и ЖКТ.
–
Выявление антинуклеарных антител
(Scl-70, АСА, нуклеолярных).
Для
перекрестных форм (overlap-sindromes) характерно
сочетание клинических признаков ССД и
одного или нескольких системных
заболеваний соединительной ткани.
–
Начало
болезни до 16 лет.
–
Поражение кожи нередко по типу очаговой
или линейной (гемиформа)
склеродермии.
–
Склонность к образованию контрактур.
Возможны аномалии развития
конечностей.
–
Умеренная висцеральная патология
(выявляется главным образом при
инструментальном
исследовании).
Выделяют
так называемую пресклеродермию, к ней
относят больных с изолированным феноменом
Рейно в сочетании с капилляроскопическими
изменениями или иммунологическими
нарушениями, характерными для ССД.
СКВ
– системное
аутоиммунное ревматическое заболевание
неизвестной этиологии, характеризующееся
гиперпродукцией широкого спектра
органоспецифических аутоантител к
различным компонентам ядра и иммунных
комплексов, вызывающих иммуновоспалительное
повреждение внутренних органов.
Болезнь
Бехчета
Оценка
активности
Варианты течения и стадии развития
В
отечественную классификацию (Н.Г.Гусева,
1975г.) включены также варианты течения
и стадии ССД.
Варианты
течения
–
Острое, быстропрогрессирующее течение
характеризуется развитием генерализованного
фиброза кожи (диффузная форма) и внутренних
органов (сердца, легких, почек) в первые
2 года от начала заболевания; ранее
нередко заканчивалось летальным исходом;
современная адекватная терапия улучшила
прогноз этих больных.
–
При подостром (1-2 года), умеренно
прогрессирующем течении, клинически
и лабораторно отмечается преобладание
признаков иммунного воспаления (плотный
отек кожи, миозит, артрит), нередки
overlap-синдромы. Висцеральная патология
может быть первым симптомом ССД.
Преобладает высокая воспалительная и
иммунологическая активность патологического
процесса.
-
Хроническое
(многие годы), медленно прогрессирующее
течение отличается преобладанием
сосудистой патологии; в начале заболевания
– многолетний синдром Рейно с постепенным
развитием умеренных кожных изменений
(лимитированная форма), нарастанием
ишемических сосудистых расстройств,
висцеральной патологии (поражение ЖКТ,
легочная гипертензия).
Стадии
течения ССД
I
– начальная, когда выявляются 1-3
локализации болезни.
II
– стадия генерализации, отражающая
системный, полисиндромный характер
процесса.

III
– поздняя (терминальная), когда имеется
уже недостаточность одного или
более
органов (сердца, легких, почек)
I
– минимальная;
II
– умеренная;
III
– высокая.
Классификация болезни Бехтерева (в.И.Чепой,1978, цит. По а.А.Чиркину с соавт., 1993)
Течение:
-
Медленно
прогрессирующее – при котором позвоночник
и суставы поражаются медленно,
постепенно, в течение многих лет, приводя
к их функциональной недостаточности. -
Медленно
прогрессирующее с периодами обострения
– характеризуется чередованием периодов
ремиссии и обострения заболевания, что
ведет к постепенной инвалидизации
больного.
При
этих двух вариантах течения заболевания
выраженная функциональная недостаточность
суставов и позвоночника обычно натупает
через 10-12 лет.
-
Быстро
прогрессирующее – при этом варианте
имеются болевой синдром, полиартрит,
атрофия мышц, похудание, высокие
лабораторные показатели активности
воспалительного процесса, быстрое
развитие кифоза и анкилозов.
4.
Септический вариант, харатеризующийся
острым началом с лихорадкой гектического
характера, ознобами, проливными потами,
ранним проявлением висцеральных
поражений. Такой вариант представляет
особые сложности для диагностики.
Стадия:
-
Начальная
или ранняя – умеренное ограничение
движений в позвоночнике или в пораженных
суставах; рентгенологические изменения
могут отсутствовать либо определяться
нечеткость или неровность поверхности
крестцово-подвздошных сочленений,
очаги субхондрального остеосклероза,
расширение суставных щелей; -
Стадия
умеренных повреждений – умеренное
ограничение движений в позвоночнике
или периферических суставах, сужение
щелей крестцово-подздошных сочленений
или их частичное анкилозирование,
сужение межпозвоночных суставных щелей
или признаки анкилоза суставов
позвоночника; -
Поздняя
стадия – значительное ограничение
движений в позвоночнике или крупных
суставах вследствие их анкилозирования,
костный анкилоз крестцово-подвздошных
сочленений, межпозвонковых и
ребернопозвонковых суставов с наличием
оссификации связочного аппарата.
-
Минимальная
– небольшая скованность и боли в
позвоночнике и суставах конечностей
по утрам, СОЭ до 20 мм/час, СРБ ; -
Умеренная
– постоянные боли в позвоночнике и
суставах, утренняя скованность –
несколько часов, СОЭ – до 40мм/час, СРБ ; -
Выраженная
– сильные постоянные боли в позвоночнике
и суставах, скованность в течение всего
дня, экссудативные изменения в суставах,
субфебрильная темепература, висцеральные
проявления, СОЭ – более 40мм/час, СРБ .
Степень
функциональной недостаточности (ФНС)
суставов:
-
Изменение
физиологических изгибов позвоночника,
ограничение подвижности позвоночника
и суставов. -
Значительное
ограничение подвижности позвоночника
и суставов, больной вынужден менять
профессию. -
Анкилоз
всех отделов позвоночника и тазобедренного
сустава, вызывающий полную потерю
трудоспособности.
Критерии Американской ревматологической Ассоциации
-
Сыпь
на скулах: фиксированная эритема на
скуловых выступах. -
Дискоидная
сыпь: эритематозные приподнимающиеся
бляшки с прилипающими кожными чешуйками
и фолликулярными пробками; на старых
очагах могут быть атрофические рубцы. -
Фотосенсибилизация.
-
Язвы
в ротовой полости или носоглотке. -
Артрит:
неэрозивный артрит, поражающий 2 или
более периферических сустава,
проявляющийся болезненностью, отеком
и выпотом. -
Серозит:
плеврит (плевральные боли или шум трения
плевры, или наличие плеврального выпота)
или перикардит (подтвержденный с
помощью эхокардиографии или выслушиванием
шума трения перикарда). -
Поражение
почек: персистирующая протеинурия
более 0,5г/сут или цилиндрурия
(эритроцитарная, гемоглобиновая,
зернистая или смешанная). -
Поражение
ЦНС: судороги и психоз (в отсутствии
приема ЛС или метаболических нарушений). -
Гематологические
нарушения: гемолитическая анемия с
ретикулоцитозом, или лейкопения менее
4,0 тыс. (зарегистрированная 2 и более
раза), или тромбоцитопения менее 100 тыс.
(в отсутствие приема ЛС). -
Иммунологические
нарушения: анти-ДНК или анти-Sm, или аФЛ:
– увеличение уровня IgG или IgM (АТ к
кардиолипину); – положительный тест на
волчаночный антикоагулянт при
использовании стандартных методов;
-ложноположительная реакция Вассермана
в течение как минимум 6 мес. при
подтвержденном отсутствии сифилиса с
помощью реакции иммобилизации бледной
трепонемы и теста флюоресцентной
адсорбции трепонемных АТ. -
АНФ:
повышение титров АНФ (при отсутствии
приема ЛС, вызывающих волчаночноподобный
синдром).
Диагноз
СКВ устанавливают при обнаружении 4 или
более из 11 вышеперечисленных критериев.

