Оглавление
- 1 Причины алкогольного панкреатита
- 2 Общие сведения
- 3 Классификация алкогольного панкреатита
- 4 Сколько может прожить человек с панкреатитом?
- 5 Патогенез
- 6 Диагностика
- 7 Алкогольный панкреатит — причины, хроническая и острая форма заболевания, диагностика, лечение и прогнозы
- 8 Продолжительность жизни при панкреатите
- 9 Возможные осложнения
- 10 От чего развивается заболевание
- 11 Питание
- 12 Алкогольный панкреатит – описание
- 13 Удаление желчного пузыря и развитие панкреатита
- 14 Осложнения хронической формы
Причины алкогольного панкреатита
Причиной развития алкогольного панкреатита является токсическое поражение клеток поджелудочной железы продуктами распада этилового спирта или веществами, образующимися при употреблении суррогатов. Патогенез заболевания достаточно сложен. При повреждении клеток ферменты активируются и начинают переваривать саму железу, вызывая некроз все большего количества тканей.
В тканях железы запускается процесс фиброза, образовавшаяся соединительная ткань деформирует строму и протоки, вызывая застой секрета поджелудочной железы и еще большее ее повреждение. Страдает функция выделения ферментов, в связи с чем появляются диспепсические явления. В конечном итоге нормальная ткань железы замещается жиром и соединительной тканью, в результате чего начинает страдать и эндокринная функция – развивается сахарный диабет.
https://www.youtube.com/watch?v=CyUy4NVM1RI
Известно, что выпивка вызывает образование свободных радикалов, которые и оказывают тяжелое повреждающее действие на клетки. В то же время, курение вызывает спазм сосудов и ишемию поджелудочной железы, за счет чего повреждение тканей усиливается. Прием жирной пищи активизирует выработку ферментов, усугубляя их повреждающее действие на железу.
Если по причине острой алкогольной интоксикации страдает поджелудочная железа, такое заболевание с острым воспалительным процессом называется алкогольный панкреатит. Консервативное лечение должно быть своевременным, иначе пациент может в скором времени погибнуть. В результате чрезмерного употребления алкоголя нарушается привычная выработка ферментов пищеварительной системой, воспаляется поджелудочная железа. Хронический алкогольный панкреатит не лечится, поэтому диагностировать недуг желательно в острой стадии.
Если при длительном воздействии этанола возникает воспаление поджелудочной железы, среди потенциальных осложнений врачи не исключают алкогольный цирроз печени и летальный исход клинического больного. Характерный недуг сопровождается длительным анамнезом, а неприятные симптомы нарастают постепенно, становятся более интенсивными, снижают качество жизни. Такая разновидность панкреатита чаще прогрессирует на фоне хронического алкоголизма или систематического злоупотребления жирной, жареной пищей.
Обострения хронического панкреатита начинаются с острого приступа боли в области пищеварительной системы. Болевому синдрому присущ опоясывающий характер, приступообразные схватки, которые при отсутствии медикаментозного лечения только усиливаются. Проявляется сниженная выработка панкреатических ферментов систематическими нарушениями пищеварения, которые представлены диареей, признаками диспепсии, признаками тошноты, рвотой. Другие симптомы указанного заболевания представлены ниже:
- неоднородные каловые массы;
- кусочки непереваренной пищи в фекалиях;
- рвотные позывы без долгожданного облегчения;
- число походов в туалет – до 6 раз за сутки;
- резкое похудение;
- полное отсутствие аппетита;
- снижение артериального давления;
- высокая температура тела;
- нестабильность нервной системы;
- мышечная слабость.
Чтобы обеспечить восстановление поджелудочной железы после алкоголя, первым делом требуется определить этиологию патологического процесса, полностью исключить из организма воздействующий патогенный фактор. Частота приступов полностью зависит от дозы алкоголя и продолжительности распития спиртных напитков. Суррогаты алкоголя, как сильные токсины, являются основными виновниками развития панкреатита алкогольного.
В группу риска попали взрослые пациенты, которые регулярно злоупотребляют спиртными напитками, страдают избыточным весом, являются заядлыми курильщиками, ведут пассивный (диванный) образ жизни. Отчасти конкретная клиническая картина зависит от вида спиртного напитка, например, «паленая водка» лишь ускоряет аномальный процесс поражения печени, развивается некроз.
Под воздействием вредных факторов разрушаются некогда здоровые ткани, активизируются ферменты железы и уничтожают собственные клетки. В результате такого патологического процесса поджелудочная отекает и укрупняется в размерах, оказывая повышенное давление на соседние органы. Со временем воспаленная железа растягивается, пациент сталкивается с острым приступом боли. В это время в организме распространяются обширные очаги некроза, которые нарушают работу этого жизненно важного органа.
Характерной патологии свойственна острая и хроническая форма, где одна постепенно перерастает в другую, при этом в последнем случае уже не подлежит окончательному выздоровлению. Краткая характеристика патологического процесса представлена ниже:
- При остром панкреатите имеет место воздействие сразу нескольких патогенных факторов, например, когда пациент употребляет жирную пищу, пьет ежедневно спиртное и постоянно курит. Панкреатит алкогольный чаще свойственный молодым мужчинам, сложно поддается консервативному лечению.
- Хроническую форму панкреатита можно запустить, развивается она как самостоятельное заболевание. Первые симптомы появляются спустя пару лет систематического распития спиртных напитков, недуг сопровождается воспалением и умеренными опоясывающими болями разной продолжительности. Эффективное лечение проводится при обострении воспалительного процесса.
Панкреатит от алкоголя способствует разложению печени и дисфункции пищеварительных ферментов. Прогрессирующая интоксикация может привести к скорой инвалидности и летальному исходу, обрекает пациента на сильные муки. На фоне длительного воздействия этанола не исключены вирусные гепатиты, цирроз печени, обширные очаги некроза тканей поджелудочной железы, свищи и кисты. Развивается сахарный диабет и аденокарцинома.
Определить в организме панкреатит алкогольной формы сложно, поскольку симптомы сходны с другими заболеваниями пищеварительной системы. Поэтому в обязательном порядке помимо сбора данных анамнеза требуется дифференциальная диагностика, которая включает такие лабораторные и клинические исследования:
- общий и биохимический анализ крови;
- лабораторное исследование мочи для выявления уровня диастазы;
- УЗИ органов брюшины;
- КТ и МРТ;
- диагностическая пункция по медицинским показаниям.
При интоксикации алкогольными напитками полностью исключается курение и другие вредные привычки. Это крайне важно, чтобы разгрузить и снять воспаление с раздраженной поджелудочной железы. Поскольку панкреатит алкогольный чреват сахарным диабетом, врачи предпринимают реанимационные меры для продления периода ремиссии. Вот ценные рекомендации в данной клинической картине:
- чтобы поддержать и укрепить функцию печени, пациенту на период лечения и ремиссии категорически запрещено употреблять в рационе тяжелую пищу – жиры, копчености, консерванты;
- поскольку при панкреатите ослабевают функции всего организма, необходимо посетить консультации таких узкопрофильных специалистов, как гастроэнтеролог, хирург, эндоскопист, эндокринолог, радиолог, психотерапевт, нарколог.
- поскольку алкогольные напитки патологически повышают концентрацию сахара в крови, пациенту необходим систематический контроль этого показателя, пероральный прием жирорастворимых витаминов, микроэлементов.
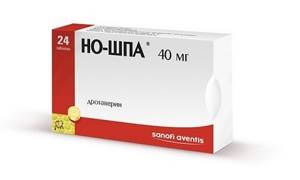
- в стадии рецидива необходимо занять горизонтальное положение, принять внутрь пару таблеток Но-шпы и приложить к животу холод. Рекомендуется временно поморить себя голодом, не перегружать воспаленную поджелудочную железу.
- хирургическую процедуру показано проводить в осложненных клинических картинах путем вскрытия и иссечения кисты, тем самым исключить риск опасных осложнений.
При панкреатите алкогольном требуется коррекция повседневного рациона. Под запретом для пациента находятся кондитерские изделия, сладости, сахар, молоко, соленая, острая и копченая пища. Эти пищевые ингредиенты способствуют выработке панкреатического сока, учащению количества рецидивов. Запретными являются и другие продукты питания, среди которых:
- колбасные изделия;
- консерванты;
- первые бульоны;
- кислые фрукты;
- специи и соль;
- газировка, пиво, кофе.
В процессе употребления пищи рекомендуется сделать особый акцент на следующих пищевых ингредиентах, полезных при панкреатите алкогольном:
- нежирные супы;
- постные сорта мяса;
- постные каши;
- обезжиренные сорта рыбы;
- печеные яблоки;
- травяные чаи, отвары;
- вареные овощи.
Клинический исход неблагоприятный, поскольку сокращается продолжительность жизни больного, не исключен скоропостижный летальный исход. Панкреатит является хроническим недугом, а при отсутствии своевременного лечения количество болезненных приступов только увеличивается. Не исключена потребность немедленной госпитализации с проведением реанимационных мероприятий. Указанная болезнь в осложненных клинических картинах заканчивается панкреонекрозом с дальнейшей гибелью организма.
Пациенты с нарушенным протоком поджелудочной железы могут длительное время даже не догадываться о существовании в организме смертельного заболевания. Патологический процесс прогрессирует стихийно, когда имеет место уже хроническая форма панкреатита. После первого приступа продолжительность жизни сокращается, а при участившемся количестве приступов больной не проживет 2 – 3 лет. Если лечиться и придерживаться стадии ремиссии, можно прожить и 10 лет, но при условии полного отказа от вредных привычек.
Главным профилактическим мероприятием является полный отказ от распития алкогольных напитков. Пациенту предстоит до конца жизни придерживаться «сухого закона», ограничить поступление в организм токсических и ядовитых веществ (например, с сигаретами). Эффективная профилактика панкреатита алкогольной формы заключается в правильном питании, лечебной диете. Особый акцент рекомендуется сделать на следующих моментах:
- обогатить суточный рацион достаточным содержанием белка;
- ежегодно обследоваться у гастроэнтеролога.
источник
В древности греки называли панкреатическую или поджелудочную железу «вся из мяса». Ее роль в организме человека очень велика. Она, естественно, участвует в пищеварении, в регуляции энергетического обмена и других важных жизненных процессах. Этот орган помогает переваривать белки, жиры, углеводы. Гормоны поджелудочной железы (инсулин, глюкагон и др.) регулируют уровень глюкозы в крови.
Причиной развития алкогольного панкреатита является токсическое поражение клеток поджелудочной железы продуктами распада этилового спирта или веществами, образующимися при употреблении суррогатов. При этом не имеет решающего значения ни вид, ни качество спиртного – панкреатит может развиться как при ежедневном употреблении пива, хорошего коньяка, так и при использовании суррогатов.
Последние исследования в области современной гастроэнтерологии показывают, что алкоголизм не играет решающей роли в развитии панкреатита; предполагается генетическая предрасположенность к этому заболеванию. Также не исключается индукция поражения поджелудочной железы сочетанием нескольких факторов: прием спиртного, курение, употребление большого количества жирной пищи, обедненной белком.
Общие сведения
Алкогольный панкреатит – воспаление поджелудочной железы, развившееся в ответ на хроническое употребление алкоголя и его суррогатов либо при однократном приеме спиртных напитков одновременно с жирной пищей, курением. Около 50% больных хроническим алкогольным панкреатитом гибнут в течение 20 лет от начала заболевания, однако причиной смерти зачастую служат болезни, ассоциированные с алкоголизмом, а не сам панкреатит.
Алкогольный панкреатит
Классификация алкогольного панкреатита
По времени развития различают острый и хронический панкреатит. Острый алкогольный панкреатит обычно развивается при одномоментном приеме больших доз алкоголя, особенно если он сопровождался курением, приемом жирной и бедной белком пищи. Эта форма поражает в основном молодых мужчин, протекает очень тяжело.
Хронический панкреатит может развиться и как продолжение острого, и как самостоятельное заболевание. Исследования показывают, что возникновение этого заболевания возможно даже при ежедневном приеме всего 20 г алкоголя, а первые симптомы могут появиться уже через 2 года. Но в большинстве случаев развитию хронического панкреатита благоприятствует длительный прием больших доз спиртного.
По характеру течения различают острый и хронический панкреатит. Острый алкогольный панкреатит обычно развивается при одномоментном приеме больших доз алкоголя, особенно если он сопровождался курением, приемом жирной и бедной белком пищи. Эта форма поражает в основном молодых мужчин, протекает очень тяжело.
Хронический панкреатит может развиться и как продолжение острого, и как самостоятельное заболевание. Исследования показывают, что возникновение этого заболевания возможно даже при ежедневном приеме всего 20 г алкоголя, а первые симптомы могут появиться уже через 2 года. Но в большинстве случаев развитию хронического панкреатита благоприятствует длительный прием больших доз спиртного.
Сколько может прожить человек с панкреатитом?
Клиническая картина заболевания обычно манифестирует с появления сильных опоясывающих болей, хотя некоторое количество случаев протекает и без болевого синдрома. Боли локализуются в верхней половине живота, иррадиируя в подреберья, спину. Могут быть как постоянными ноющими, так и внезапными острыми.
Боль усиливается в положении на спине, уменьшается в вынужденном положении сидя и наклонившись вперед. Также боль становится сильнее после еды, в связи с чем у пациентов часто развивается боязнь приема пищи. При хроническом панкреатите боль может быть постоянной умеренной, после выпивки или приема жирной, острой пищи значительно усиливаться.
Также часто беспокоят тошнота, рвота, диарея. Стул при этом обильный, сероватого цвета, зловонный, с жирным блеском и кусочками непереваренной пищи. Также беспокоят повышенный метеоризм, отрыжка, урчание в животе. Из-за нарушения расщепления и всасывания питательных веществ (следствие недостаточной выработки ферментов поджелудочной железы), а также из-за боязни принимать пищу отмечается быстрая потеря веса.
При осложненном течении панкреатита могут формироваться кисты и абсцессы поджелудочной железы, свищи с соседними органами или брюшной полостью, механическая желтуха, сахарный диабет. Длительный нелеченный хронический панкреатит может приводить к развитию аденокарциномы поджелудочной железы.
Алкоголь — самый распространенный яд, но его употребление совсем не вызывает опасения у человечества.
Алкогольный панкреатит — это диагноз выпивающих граждан.
Наиболее тяжелая форма заболевания поджелудочной железы. Главной причиной является продукты распада этилового спирта и суррогатов, оказывающие мощное токсическое воздействие на организм человека.Алкогольный панкреатит приводит к нарушению функционирования органа — выработки гормонов и ферментов. Вызывает воспалительно-дегенеративные процессы и поражает поджелудочную железу.
В большинстве случаях именно злоупотребление спиртными напитками способствует развитию острого панкреатита.Но, также существуют и предрасполагающие факторы:
- Болезни желчного пузыря;
- Употребление острой, жаренной, жирной пищи;
- Низкокалорийная пища;
- Белковое голодание;
- Нерегулярное питание;
- Инфекционные заболевания;
- Осложнения от некоторых медицинских препаратов;
- Заболевания двенадцатиперстной кишки;
- Расстройства оттока желчи;
- Сахарный диабет;
- Цирроз печени;
- Аллергия;
- Наследственная предрасположенность.

Клинические проявления алкогольного панкреатита
При развитии заболевания симптомы проявляются постепенно по мере разрастания фиброзной ткани. Она расположена вблизи нервных окончаний и является источником интенсивных болей. Протяженность их может составлять от нескольких часов до нескольких дней.
Некоторые злоупотребляющие алкоголем снимают болевой синдром дополнительным количеством горячительных напитков. Острый симптом смазывается и уходит на второй план.В период обострения боль становится интенсивней, опоясывающей, особенно после приема пищи.
Усиливаются при положении лежа, уменьшается сидя с наклоном вперед, вынуждая принять больному такое положение.Выделяют симптомы при хроническом алкогольном панкреатите:
- Тошнота, рвота;
- Стремительная потеря веса;
- Жидкий стул с жирным блеском, повторяющийся несколько раз в сутки;
- Повышение температуры;
- Слабость;
- В некоторых случаях хронического течения наблюдаются признаки сахарного диабета, так как нарушены гормональные функции органа;
Поджелудочная железа неспособна самостоятельно расщеплять ацельдтадегид и прочие ядовитые вещества, поэтому она увеличивает производство секреции. Вслед за этим повышается кислотность в желудке, печень начинает производить избыток желчи.
В двенадцатиперстной кишке повышается уровень гормона панкреозимина.Белковые фракции сворачиваются в панкреатическом соке, образуют белковые пробки и выпадают в осадок. Таким образом происходит закупорка проходов железы.

Эту цепную реакцию, остановить уже нельзя, а вылечить без сильнодействующих препаратов сложно.Происходит острое воспаление поджелудочной железы, сопутствующее характерными изменениями:
- Увеличение размеров органа;
- Отек его паренхимы;
- Развитие некроза;
- Образование гнойно-некротических очагов;
Алкогольный панкреатит бывает:
- Острый алкогольный панкреатит — проявление заболевание происходит внезапно, особенно после приема большого количества алкоголя и частого употребления жирной и жареной пищи.
- Хронический алкогольный панкреатит — может быть последствием перенесенной острой формы, в следствии нарушения рекомендаций врача, диеты, образа жизни. Характерной его особенностью является медленное развитие заболевания без выраженных симптомов на протяжении продолжительного употребления алкоголя.
Провести диагностику на ранних стадиях практически невозможно до критического повреждения ткани поджелудочной железы. Начало заболевания не отразится на УЗИ и анализах.
Симптомы же проявляются только после значительного оттека и некроза ткани.При сборе амнеза важным является регистрация факта приема алкоголя. Скрытие этого представляет трудности для установления диагноза алкогольного панкреатита.
Согласно характерным симптомам для панкреатита проводят ряд исследований:
- Анализ крови (большое количество лейкоцитов, повышение СОЭ);
- Биохимия крови (превышения нормы глюкозы, активность ферментов поджелудочной железы), диагностическое значение имеет повышение гамма-глутамилтранспептидазы, что свидетельствует о заболевании печени и хроническом алкоголизме;
- Анализ мочи (наличие показателей, которые должны отсутствовать глюкоза, альбумин и трансферрин);
- Анализ кала (большое количество нейтрального жира, жирный кислот пищевых волокон);
- Секретин-панкреозиминовый тест. Для этого стимулируют внешнесекреторную функцию поджелудочной железы, внутривенным введением секретина и холецистокинина, которые вызывают выработку ферментов железы. Оценивают количество секрета и активность поджелудочной железы;
- Ультразвуковое исследование брюшной полости. Оценивают состояние ткани, выявляют изменения и наличия осложнений;
- Компьютерная томография органов брюшной полости. Определяют размер и расположение поджелудочной железы, кист;
- Эндоскопическая ретроградная холангиопанкреатография. Оценивают состояние протоков. С помощью специального зонда с камерой в протоки вводят контрастное вещество и наблюдают за его распространением на рентгене.
Острый воспалительный процесс наступает одномоментно, поэтому при появлении первых симптомов, необходимо срочно госпитализировать больного. Несвоевременно оказанная медицинская помощь может привести к аутоинтоксикации, острой почечной недостаточности, циркуляторному гиповолемическому шоку, отеку головного мозга и другим частым причинам летального исхода.
Лечение осуществляется под наблюдением гастроэнтеролога, нарколога, хирурга, эндоскописта, пхихотерапевта, эндокринолога и других специалистов. Главное условия излечения отказ от приема любых алкогольных напитков и курения.
Общие рекомендации. Лечебное голодание. Диетотерапия.
Соблюдение диеты Стол № 5 по Певзнеру на протяжении всей жизни.
Консервативное лечение (с целью устранения симптомов)
Прием микрокапсулированных ферментов с заместительной целью, анальгетических и противорвотных препаратов. Контролируется уровень глюкозы в крови.
Хирургическое лечение (удаление части органа)
Проводится при осложненном течении заболевания по следующим показаниям:
- Кисты в полости ткани с содержанием жидкости, абсцессы, имеющие капсулу заполненную гноем;
- Патологические свищи в протоках;
- Закупорка главного протока железы;
- Злокачественная опухоль, представляющая угрозу жизни пациента.
Прогноз и статистика специалистов
При остром течении исход зависит от степени тяжести заболевания, часто заканчивается панкреоникрозом, что приводит к гибели больного.
При хроническом алкогольном панкреатите прогноз также неблагоприятен, поскольку в частых случаях наблюдается прогрессирующая форма болезни.
Без соответствующей терапии у злоупотребляющего больного могут быть серьезные осложнения и последствия:
- Кисты, абсцессы, свищи;
- Развитие механической желтухи (отравление организма ядовитыми желчными пигментами, которые попадают в кровоток);
- Сахарный диабет;
- Развитие злокачественной опухоли (к этому моменту орган теряет способность отличать свои клетки от клеток опухоли);
- Гастродуоденит (заболевание слизистой двенадцатиперстной кишки и оболочки желудка);
- Холецистит (воспаление желчного пузыря);
- Цирроз печени;
Проведенные наблюдения, показали, что 29 из 58 пациентов умерли в течение 5—13 лет от начала болезни и у остальных больных в 70% случаев было обнаружено множество кальцификатов. Среди 65 больных, которых наблюдались 4 года, 46 имели алкогольный панкреатит. И только 5 больных были оперированы.
В этом периоде было зафиксировано 26 случаев с летальным исходом, 39 % из них — от осложнений алкогольного панкреатита, 16% — от злокачественных опухолей и 47% — по другим причинам. В результате полученных данных был расчитан примерный показатель ожидаемой смертности через 8 лет, который составил 50%.
Также было замечено, что ровно половина больных страдающих хроническим панкреатитом умирают в течение 20 лет, от болезней ассоциированных с алкоголизмом, а не от самого панкреатита.Однако, если устранить первичный фактор, то развитие деструктирующих процессов значительно замедляется.
А при полном отказе от употребления алкогольных напитков, соблюдении всех рекомендаций, диет, адекватной медицинской терапии, есть шансы добиться стойкой длительной ремиссии от 5 до 7 лет. Это намного улучшает качество жизни, а главное замедляет прогрессирование болезни.
Заболевание часто возникает при хроническом употреблении алкоголя.
При наличии генетической предрасположенности бывает достаточно однократного приёма спиртного напитка в сочетании с жирной пищей повышенной калорийности или с табакокурением.
Болезнь, диагностированная в острой форме, угрожает жизни человека. Лечение заболевания происходит в стационаре. Смертность в течение 20 лет с начала постановки диагноза составляет 50% заболевших. Этот вид панкреатита часто наблюдается у мужчин 30-50 лет. Почти каждый человек, постоянно употребляющий алкоголь, болен указанным заболеванием.

Симптомы панкреатита при алкогольной зависимости у большинства пациентов проявляются спустя несколько лет после начала регулярного приема спиртосодержащих напитков.
- Боль под ложечкой или в области левого и правого подреберья. Ощущается как режущая и тупая. В некоторых случаях боль бывает настолько сильная, что если ее не устранить, то возможен летальный исход или болевой шок.
- Резкие скачки температуры тела и давления. Температура может, как опуститься ниже нормы, так и резко возрасти. То же самое касается артериального давления.
- Цвет лица приобретает землянисто-серый оттенок.
- Наличие тошноты, отрыжки или рвоты. Рвота обычно с желчью, что свидетельствует о нарушении деятельности желчного пузыря. Принимать пищу в периоды обострения запрещено.
- Запор или понос. Понос обычно сопровождается пенистыми массами с не переваренными кусочками еды. Обычно проблемы с деятельностью кишечника являются первыми симптомами острой формы.
- Одышка и желтый налет на языке.
- Вздутие живота.
- Синюшный оттенок кожи в области живота. Это опасный симптом, так как указывает на то, что кровь из поджелудочной железы проникает под кожу.

Самые яркие симптомы при наличии острого панкреатита может быть боль под ложечкой или в области левого и правого подреберья
Клиническая картина заболевания обычно манифестирует с появления сильных опоясывающих болей, хотя некоторое количество случаев протекает и без болевого синдрома. Боли локализуются в верхней половине живота, иррадиируя в подреберья, спину. Могут быть как постоянными ноющими, так и внезапными острыми. Боль усиливается в положении на спине, уменьшается в вынужденном положении сидя и наклонившись вперед. Также боль становится сильнее после еды, в связи с чем у пациентов часто развивается боязнь приема пищи. При хроническом панкреатите боль может быть постоянной умеренной, после выпивки или приема жирной, острой пищи значительно усиливаться.
Также часто беспокоят тошнота, рвота, диарея. Стул при этом обильный, сероватого цвета, зловонный, с жирным блеском и кусочками непереваренной пищи. Также беспокоят повышенный метеоризм, отрыжка, урчание в животе. Из-за нарушения расщепления и всасывания питательных веществ (следствие недостаточной выработки ферментов поджелудочной железы), а также из-за боязни принимать пищу отмечается быстрая потеря веса.
Патогенез
Патогенез алкогольного панкреатита достаточно сложен. При повреждении клеток ферменты активируются и начинают переваривать саму железу, вызывая некроз все большего количества тканей. Развивается отек железы, она увеличивается и сдавливает окружающие органы, ее оболочка растягивается, вызывая сильную боль. При этом образуются специфические псевдокисты, заполненные некротизированными тканями и жидким содержимым.
В тканях железы запускается процесс фиброза, образовавшаяся соединительная ткань деформирует строму и протоки, вызывая застой секрета поджелудочной железы и еще большее ее повреждение. Страдает функция выделения ферментов, в связи с чем появляются диспепсические явления. В конечном итоге нормальная ткань железы замещается жиром и соединительной тканью, в результате чего начинает страдать и эндокринная функция – развивается сахарный диабет.
Известно, что прием спиртного вызывает образование свободных радикалов, которые оказывают тяжелое повреждающее действие на клетки. В то же время, курение провоцирует спазм сосудов и ишемию поджелудочной железы, за счет чего повреждение тканей усиливается. Прием жирной пищи активизирует выработку ферментов, усугубляя их повреждающее действие на железу.
Диагностика
Диагностика алкогольного панкреатита на ранних стадиях, до того, как ткань поджелудочной железы будет критически повреждена, практически невозможна. В начале заболевания нет ни типичных признаков на УЗИ, ни характерных изменений в анализах (например, фермент амилаза сохраняет достаточную активность до тех пор, пока ее продукция не снизится менее 10% от нормы). Симптомы также появляются тогда, когда возникает значительный отек и некроз ткани железы.
При сборе анамнеза обязательно регистрируют факт приема алкоголя. Установление диагноза алкогольного панкреатита представляет трудности еще и потому, что многие скрывают алкоголизм и даже однократный прием алкоголя.
Характерные для панкреатита симптомы диктуют необходимость проведения ряда исследований. При этом в клиническом анализе крови выявляют маркеры воспаления (высокий уровень лейкоцитов, изменения лейкоформулы, повышение СОЭ). В биохимическом анализе крови отмечается изменение активности ферментов поджелудочной железы, диагностическое значение имеет повышение уровня гамма-глутамил-транспептидазы, которое указывает не только на наличие панкреатита, но и на хронический алкоголизм. В моче повышается уровень глюкозы, альбумина и трансферрина. В копрограмме находят большое количество нейтрального жира, пищевых волокон и жирных кислот.
Для оценки внешнесекреторной работы поджелудочной железы проводится специальный тест с секретином и холецистокинином (они стимулируют выработку ферментов железы). После их введения производится забор шести проб кишечного сока из двенадцатиперстной кишки, оценивается его количество. В первых трех пробах определяют уровень бикарбонатов, в последних – ферментов. Результаты теста позволяют оценить пищеварительную функцию поджелудочной железы.
На УЗИ органов брюшной полости оценивают размеры поджелудочной железы, наличие в ней кист и кальцинатов, расширенных протоков. Также уделяется внимание состоянию печени и желчевыводящих протоков, так как при панкреатите их работа тоже может быть нарушена. На МРТ и КТ органов брюшной полости получают сведения о размерах и расположении железы, кистах и участках кальцинирования, исключают опухолевый процесс. Проведение ЭРХПГ (эндоскопической ретроградной холангиопанкреатографии) позволяет оценить состояние протоков железы. Для этого в них с помощью эндоскопа вводят контрастный раствор, затем оценивают результат на рентгеновских снимках.

Даже при отсутствии достоверных клинических симптомов необходимо провести качественное диагностическое обследование.
Рекомендуются следующие диагностические алгоритмы:
- Обзорная рентгенография прямой и боковой поверхности брюшной полости, позволяющей с большой долей вероятности выявить наличие кальцинатов.
- Релаксационная дуоденография определит степень давления на антральную область и двенадцатиперстную кишку, сегментарное снижение подвижности органов пищеварительной системы, выявит неровность их контуров.
- Эзофагогастродуоденоскопия поможет определить косвенные признаки хронической патологии поджелудочной железы.
- Увеличение железы, усиление или уменьшение эхогенности и состояние панкреатических протоков определит ультразвуковое исследование поджелудочной.

Чрезмерное злоупотребление алкоголя губительно для поджелудочной железы
Кроме того, не исключается компьютерная и магнитно-резонансная томография, а также «золотой стандарт» для выявления патологии протоковой системы – эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ). Этот диагностический метод позволяет дифференцировать хронический алкогольный панкреатит с раком поджелудочной железы. Лабораторные исследования крови и мочи, как правило, в диагностическом определении хронического панкреатита существенного значения не имеют.
Но последнее время из-за неправильного, агрессивного образа жизни им теперь страдает и множество женщин, и даже подростки. Панкреатит сейчас значительно «помолодел». В
Такая форма панкреатита имеет свое клиническое течение, индивидуальные симптомы и причины.
Причины
Главный фактор возникновения данного типа панкреатита кроется в токсическом поражении поджелудочной железы этиловым спиртом. Негативное влияние могут оказывать вещества распада, которые образуются и после употребления ядовитых суррогатов.
Эта форма имеет довольно сложный патогенез. При поражении клеток железы наблюдается активизация ферментов, которые начинают переваривать ее. В результате развивается некроз большого количества тканей.
Это приводит к ее отечности, увеличению размеров и сдавливанию близлежащих органов. Как следствие, люди с таким диагнозом страдают от резкой сильной боли или от постоянно ноющих синдромов. Их характер зависит от степени тяжести патологии.
Помимо этого, при данном заболевании есть риск образования особых псевдокист, которые наполнены жидкостью и отмершими тканями. Они усугубляют течение этой болезни.
В поджелудочной железе при алкогольном типе панкреатита развиваются фиброзные процессы, и формируется соединительная ткань. В результате наблюдается застой выделений поджелудочной железы, что влечет еще большее поражение органа. Данные процессы нарушают выработку ферментов, а это провоцирует появление симптомов диспепсии.
Спиртные напитки провоцируют выработку свободных радикалов, которые сильно повреждают ткани органа. При этом курение провоцирует спазмы сосудов и развитие ишемии, в результате чего поражение больного органа и всей пищеварительной системы нарастает. Употребление жирных продуктов стимулирует синтез ферментов, что лишь усугубляет.
Такая патология имеет чаще острое течение. Но она также нередко протекает и в хронической форме. В таком случае в МКБ-10 она обозначена кодом К85.2.
Острый алкогольный панкреатит связан с однократным чрезмерным потреблением спиртного или некачественных напитков с содержанием сильно токсических веществ. Риск развития недуга увеличивается при потреблении жирных блюд и соленых продуктов.
Хроническая форма развивается длительное время. Она связана с систематическим потреблением спиртосодержащих напитков, в результате которых повреждаются островки Лангерганса. При их сильной дисфункции может развиться сахарный диабет.
По статистике, хроническая форма алкогольнозависимого панкреатита развивается у людей, которые пили около 100 мл спирта каждый день в течение 2 лет. Риск появления данной патологии увеличивает курение и дефицит белка в меню. Периодические приступы могут сменяться временными ремиссиями.
Клиническая картина
Острый панкреатит алкогольной этиологии сопровождается такими проявлениями:
- Боли в нижней области подреберья с обеих сторон. Также они могут быть опоясывающими. Обычно дискомфорт появляется внезапно и достигает предельной интенсивности через полчаса. Если такие признаки появились впервые, то они могут присутствовать от 7 до 10 суток. При хроническом панкреатите колики наблюдаются несколько недель.
- Сильная рвота. После ее завершения состояние больного не улучшается. Если своевременно не начать лечение, развивается вздутие.
- Спутанность, потеря сознания или шок. Это случается при нестерпимых болевых ощущениях.
- Диарея. Этот признак считается характерным. На начальном этапе у больных обычно развивается запор, однако впоследствии его сменяет диарея.
- Синюшный оттенок кожи на лице, животе или боках.
- Проблемы с микроциркуляцией. Они проявляются в виде точечных кровоизлияний в области пупка.
- Сухость ротовой полости и появление налета на языке.
Если возникает хронический алкогольный панкреатит, симптомы могут выражаться такими состояниями, как:
- общая слабость;
- тошнота;
- нарушения работы почек;
- нарушения пищеварения;
- лихорадка;
- тупые длительно протекающие ноющие боли под правым ребром с периодическим затиханием.
Методы диагностики
Чтобы выявить данное нарушение, нужно сразу обратиться к гастроэнтерологу. Обычно специалисты назначают следующие виды исследований:
- Лабораторные анализы. Чтобы выявить данную форму панкреатита, исследуют мочу и кровь на содержание ферментов. Нередко требуется копрологическое исследование и кала.
- УЗИ. С помощью этого метода можно зрительно оценить состояние органа. Благодаря этому удается определить неровность границ железы и гиперэхогенность тканей. Помимо этого, данным способом выявляют изменения в протоках.
- Магнитно-резонансная холангиопанкреатография. Этот вид диагностики позволяет выявить скрытые очаги и уровень поражения тканей в больном органе. Например, это могут быть обструкции протоков.
- Компьютерная томография. Этот способ считается «золотым стандартом» при необходимости получения четкой картины течения панкреатита, вплоть до мельчайших подробностей.
Методы лечения
Если выявлен такой вид панкреатита, лечение должно быть комплексным. Обычно в него входит:
- соблюдение диетического питания;
- применение медикаментозных средств;
- физиотерапия.
При остром течении патологии пациента нужно срочно госпитализировать. На этом этапе врачи применяют обезболивающие лекарства. Питание пациент должен получить парентеральным способом. Важно придерживаться постельного режима и диеты. В некоторых острых случаях может потребоваться срочное хирургическое вмешательство.
При выявлении заболевания обязательно нужно отказаться от употребления спиртного. Также врачи рекомендуют исключить из меню острые специи и жирную пищу.
Особенности питания
В первые сутки после обострения заболевания назначают лечебное голодание. На этом этапе допускается лишь потребление щелочной воды. Благодаря этому можно устранить острые проявления недуга и снизить симптомы воспалительного процесса. Спустя несколько суток пациент переводится на пероральное питание.
Тем не менее, больной должен четко соблюдать диету. Она подразумевает отказ от жирной, острой, жареной еды. Под запретом соления, сахар и углеводы. Помимо этого, следует отказаться от продуктов, содержащих клетчатку, свежих фруктов и овощей, копченостей.

Принимать пищу следует дробно, делая это 5-6 раз в день. Однако порции должны быть небольшими. Всю еду нужно есть в вареном виде.
В меню должны присутствовать животные белки в достаточном объеме. Врачи разрешают есть нежирное мясо и рыбу. Также полезны яйца и кисломолочные изделия (более подробно о списке разрешенных и запрещенных продуктов можно прочесть по ссылке в другой статье). После нормализации самочувствия нужно соблюдать все врачебные рекомендации.
Алкогольный панкреатит — причины, хроническая и острая форма заболевания, диагностика, лечение и прогнозы
Лечение данного заболевания осуществляется под комплексным наблюдением гастроэнтеролога, хирурга, эндоскописта, эндокринолога, радиолога, психотерапевта, нарколога, а при необходимости и других специалистов. Главное и непременно условие излечения – отказ от алкоголя, но даже в этом случае нельзя гарантировать полное восстановление.
Консервативное лечение включает в себя прием ферментных препаратов с заместительной целью, противорвотных и обезболивающих средств. Контролируется уровень сахара, при необходимости корригируется. Обязательно назначаются жирорастворимые витамины, необходимые микроэлементы.
Хирургическое лечение заключается во вскрытии кист и абсцессов, резекции части железы, рассоединении спаек, закрытии свищевых ходов. Хирургическое лечение требуется при осложненном течении панкреатита. При необходимости операции прогнозы заболевания ухудшаются. Следует помнить о том, что оперативное лечение панкреатита значительно повышает вероятность развития сахарного диабета.

При болевых абдоминальных атаках и диспепсических расстройствах лечение панкреатита медикаментами после интоксикации – это наиболее правильный медицинский подход. Исключая признаки острого живота необходимо разделять острый панкреатит от обострения хронической формы, что не всегда удаётся. Поэтому клиницисты ведут больного как с острым панкреатитом.
- Снижение функциональной активности секреторного органа пищеварения – голод и диета.
- Устранение отёчности поджелудочной железы и панкреатической клетчатки.
- Предотвращение ферментной интоксикации.
- Устранение выраженной болевой симптоматики.

Отказ от алкоголя, голод и диета, восстановят секреторные функции поджелудочной железы
- Непрерывная аспирация кислого содержимого желудка.
- Восстановление водно-электролитного баланса.
- Предупреждение инфекционных осложнений.
Какой алкоголь можно при панкреатите? Вне зависимости от формы панкреатического поражения поджелудочной железы, основной диетической рекомендацией является полный отказ от употребления алкоголя. Кроме того, пациенту не рекомендуются следующие «диетические провокаторы»:
- свежие хлебобулочные изделия;
- торты, мороженое и шоколад;
- пироги с мясом, рыбой или грибами;
- бульоны с острыми приправами;
- холодный суп – окрошка;
- газосодержащие напитки – лимонад, квас, шампанское и так далее.

Полезная пища для поджелудочной железы
Из рациона больного полностью исключается соленая, жареная, маринованная, консервированная, копченая и жирная пища. Подобные продукты оказывают стимулирующее действие на секреторные функции поджелудочной железы. Запрещается к употреблению кисломолочные продукты, наваристый супы и бульоны, крепкий кофе и чай, фруктовые соки, особенно, яблочный, виноградный, сливовый и апельсиновый. Строгая диета должна соблюдаться человеком на протяжении 6-12 месяцев под наблюдением консультирующего специалиста диетолога.
Дневной рацион больного алкогольным панкреатитом:
- Хорошо проваренные на воде каши – гречневая, манная, рисовая.
- Паровые котлеты из нежирного мяса или рыбы.
- Яичный омлет на пару.
- Не наваристые супы.
- Отварные овощи, запеченные яблоки.
- Травяной чай.
Больному рекомендуется дробное питание маленькими порциями до 5-6 раз в день. Правильное меню с оптимальным количеством животного белка, жиров и углеводов поможет составить врач-диетолог. При алкогольном панкреатите рекомендуется диетический стол № 5 по Певзнеру.

Еда на пару полезна для поджелудочной
При стабильном состоянии человека госпитализируют в специализированное медицинское учреждение для оказания лечебно-профилактических мероприятий. Лечение алкогольного панкреатита может осуществляться как консервативной терапией, так и при помощи оперативного вмешательства по особым медицинским показаниям.
Отёчность поджелудочной железы устраняется при помощи осмотических диуретиков, например, Маннитола® или Фуросемида®. Уменьшить ферментную интоксикацию, возможно, с помощью ингибиторов протонного насоса, гемостатических препаратов, например, Контрикал®, Сандостатин® и их аналоги.

Препарат Маннитол® снижает отёчность поджелудочной железы
Снижение болевой симптоматики осуществляется при помощи нейролептиков, анальгетиков, спазмолитических и наркотических лекарственных средств. Для предупреждения инфекционных осложнений, например, перипанкреатита или холангита, применяются Цефобид®, Амоксициллин® и прочие фармакологические группы.
Внешнесекреторная недостаточность поджелудочной железы лечится в несколько этапов:
- Заместительная дифференцированная терапия ферментными лекарственными препаратами.
- Актуальная терапия, направленная на компенсацию функциональных нарушений поджелудочной железы.

Профилактика панкреатита – отказ от алкоголя
- Профилактическая работа, предусматривающая устранение диетических провокаторов.
Такой комплексный подход к лечению хронического обострения алкогольного панкреатита даёт положительный эффект у 80% больных. В противном случае возникает необходимость хирургического лечения.
Особенности питания
источник
Какие же могут быть причины панкреатита? Перечислим некоторые из них:
- употребление алкоголя;
- употребление жареной и жирной пищи в больших количествах;
- переедание;
- заболевания желчного пузыря, прежде всего – желчнокаменная болезнь;
- заболевание двенадцатиперстной кишки;
- язвенная болезнь;
- операции на желудке и двенадцатиперстной кишке;
- различные травмы;
- назначение препаратов, таких как Фуросемид, а также эстрогенов, антибиотиков, сульфаниламидов;
- инфекции, такие как паротит, вирусный гепатит;
- сужение протоков в поджелудочной железе;
- опухоли;
- кисты;
- нарушение обмена веществ;
- изменение гормонального фона;
- сосудистые заболевания;
- наследственная предрасположенность (наследственный панкреатит);
- паразитические заболевания (аскаридоз и др.);
В 30% случаев у людей не удается установить причину возникновения панкреатита. Однако это является нормой.
По статистике, чаще всего панкреатитом страдают мужчины в стадии обострения болезни. У женщин же, в основном, заболевание протекает в хронической форме. Панкреатит может также возникать при беременности. В этом случае нужно особое внимание к пациенту. Это связано с тем, что женщине, вынашивающей ребенка, подойдут не все препараты для лечения. Запущенное воспаление панкреатита у детей приводит к желтухе.
Так же люди, игнорировавшие симптомы и, в результате, лечение приступов панкреатита, приобретают различные заболевания, например, сахарный диабет.
Данный вид воспаления поджелудочной железы может возникнуть вследствие хронического алкоголизма. Однако алкогольный панкреатит способен появиться даже после одного приема спиртного или употребления некачественных напитков на фоне жирной пищи с избытком калорий. Также спровоцировать алкогольный панкреатит может курение.
Следует отметить, что данное заболевание развивается даже при употреблении качественных спиртных напитков.
Хронический алкогольный панкреатит может развиться на фоне острого панкреатита. Это может произойти, если больной употреблял спиртное даже в малых дозах (например, 20 граммов в сутки). Однако такая форма алкогольного панкреатита, как правило, появляется у тех людей, кто в течение долгого времени страдает зависимостью от спиртного.
Острый алкогольный панкреатит обычно возникает у взрослых мужчин. В отличие от предыдущей, такая форма заболевания развивается из-за принятия большой дозы спиртного за один раз. Ситуация усугубляется, если распитие алкоголя сопровождается употреблением жирной пищи и курением. Острый алкогольный панкреатит является заболеванием, угрожающим не только здоровью, но и жизни пациента.

Как и любое другое заболевание, алкогольный панкреатит всегда сопровождается определенными симптомами. К ним можно отнести:
- Ноющие или острые опоясывающие боли в верхней части живота, отдающие в спину и подреберья. Болевые ощущения уменьшаются, если больной сядет и наклонится вперед. Дискомфорт увеличивается после приема пищи.
- Тошнота и рвотные позывы.
- Высокая температура.
- Диарея. Обильный зловонный стул серого оттенка. В каловых массах могут находиться остатки непереваренной пищи.
При возникновении этих и других симптомов алкогольного панкреатита необходимо срочно приступить к лечению. Однако вышеперечисленные признаки могут свидетельствовать и о других патологиях. Для того, чтобы правильно поставить диагноз, необходима диагностика. Она включает в себя исследование уровня панкреатических ферментов с помощью таких методов, как:
- ультразвуковое исследование (УЗИ) и компьютерная томография (КТ);
- магниторезонансная томография (МРТ) и эндоскопическая ретроградная панкреатография (ЭРХПГ).
Лечащий врач выберет одну из этих комбинаций.
После того, как был установлен диагноз «алкогольный панкреатит», больному назначается соответствующий курс терапии. Главное условие успешного лечения – полный отказ от спиртных напитков.
Терапия зависит от серьезности заболевания. При тяжелом течении алкогольного панкреатита больному показано лечебное голодание на протяжении нескольких дней. Во всех остальных случаях вводится запрет на курение, а также назначается пятый панкреатический стол.

Последний включает в себя диету, которая предполагает употребление таких продуктов питания и блюд, как:
- сухари из пшеничного хлеба;
- супы на овощных бульонах;
- отварное или приготовленное на пару нежирное мясо: говядина, телятина, кролик, индейка и т.п.
- нежирная отварная рыба;
- молочные продукты с низким содержанием жира;
- белковые омлеты;
- отварные и запеченые овощи;
- запеченые яблоки, компоты;
Лечение данного заболевания осуществляется под комплексным наблюдением врача-гастроэнтеролога, хирурга, эндоскописта, эндокринолога, радиолога, психотерапевта, нарколога, а при необходимости и других специалистов. Главное и непременно условие излечения – отказ от алкоголя, но даже в этом случае нельзя гарантировать полное восстановление. Начинают лечение с общих мероприятий. При тяжелом течении панкреатита может быть назначен лечебный голод в течение нескольких дней. Во всех остальных случаях назначается пятый панкреатический стол, запрещается алкоголь и курение.
Консервативное лечение включает в себя прием ферментных препаратов с заместительной целью, противорвотных и обезболивающих средств. Контролируется уровень сахара, при необходимости корригируется. Обязательно назначаются жирорастворимые витамины, необходимые микроэлементы.
Хирургическое лечение заключается во вскрытии кист и абсцессов, резекции части железы, рассоединении спаек, закрытии свищевых ходов. Хирургическое лечение требуется при осложненном течении панкреатита. При необходимости операции прогнозы заболевания ухудшаются. Следует помнить о том, что оперативное лечение панкреатита значительно повышает вероятность развития сахарного диабета.

Употребление препаратов при панкреатите помогает улучшить состояние поджелудочной железы.
Продолжительность жизни при панкреатите
Исход жизни пациента зависит от многих факторов, таких как:
- Форма заболевания (хронический процесс или острый);
- Стадия болезни;
- Какие есть сопутствующие болезни и осложнения;
- Возраст больного;
- Как быстро было предпринято начало лечения;
- Правильность подобранного лечения;
- Осуществил ли пациент полный отказ от спиртного;
- Причина возникновения недуга;
- Послушность пациента и соблюдение строгой диеты, врачебных рекомендаций;
- Своевременный прием лекарственных средств.
Самые высокие шансы умереть считаются при панкреонекрозе (отмирание частей железы). Также больше шансов умереть есть у пациентов, которые имеют в анамнезе острую форму заболевания, а не хроническую. По статистике, около половины пациентов при острой форме умирают в первые дни, потому что их организм не в состоянии справиться с воспалительным процессом, который протекает в пораженном органе.
Если у пациента наблюдается фиброзно-склеротическая форма хронического течения заболевания, то прогноз в данном случае неблагоприятный. Ведь происходит необратимый процесс в органе, где функционирующая ткань постепенно заменяется соединительной. В остальных же случаях, прогноз зависит от серьезности отношения пациента к своему состоянию и компетентности лечащего врача.
Прогноз при хроническом течении алкогольного панкреатита неблагоприятный. При остром течении исход зависит от тяжести заболевания, достаточно часто болезнь заканчивается панкреонекрозом, который может привести к гибели больного. Профилактика алкогольиндуцированного панкреатита заключается в полном отказе от алкоголя и сигарет, полноценном питании с достаточным содержанием белка, ежегодном обследовании у гастроэнтеролога.

источник
В особо сложных случаях больному поможет только хирургическое вмешательство. Стоит отметить, что в такой ситуации прогноз ухудшается. При осложненном течении панкреатита велик шанс развития сахарного диабета.
Во время операции удаляют кисты, абсцессы, производится резекция части поджелудочной железы. Также хирурги купируют спайки, закрывают свищевые ходы.
Чаще всего врачи дают неблагоприятный прогноз при алкогольном панкреатите. Однако все зависит от конкретной истории болезни и состояния здоровья каждого отдельного больного.
На продолжительность жизни при алкогольном панкреатите влияют различные факторы:
- возраст пациента;
- степень развития заболевания и особенности его протекания;
- правильность лечения;
- употребление алкоголя.
Для того, чтобы предотвратить развитие алкогольного панкреатита необходимо проводить профилактические мероприятия. Они состоят из отказе от алкоголя, полноценном правильном питании, а также регулярном обследовании состояния органа у гастроэнтеролога.
Для того, чтобы вовремя заняться лечением воспаления, необходимо познакомиться с синдромами заболевания. Панкреатит сопровождается следующими симптомами:
- острая боль в левом подреберье с иррадиацией в спину;
- тошнота, рвота;
- кал с непереваренными остатками пищи, сопровождающийся резким запахом;
- симптомы интоксикации;
Многое люди задаются вопросом: «Какие таблетки лучше выпить, чтобы снять болевой синдром?». При первых признаках панкреатита, перечисленных выше, нужно незамедлительно обратиться к врачу. Самостоятельно лечиться медикаментами не просто бесполезно, но и опасно.

Диагностика заболевания является первым шагом на пути к выздоровлению. Постановкой диагноза и назначением лечения занимается врач гастроэнтеролог.
Больному необходимы следующие анализы и исследования:
- Общий анализ крови сдают с целью выявления повышения количества лейкоцитов и увеличения скорости оседания эритроцитов.
- Биохимический анализ крови определит, повышены ли такие ферменты, как амилаза, липаза, трипсин. Последний подтвердит наличие заболевания.
- Анализ на сахар. Выявляется повышение сахара и уровня глюкозы.
- Анализ мочи на амилазу сдают, в основном, при остром панкреатите.
- УЗИ органов брюшной полости позволяет выявить изменения поджелудочной железы и других органов, например, желчного пузыря.
- Гастроскопия проводится для оценки вовлечения желудка и двенадцатиперстной кишки в воспалительный процесс.
- Рентгенография органов брюшной полости. Обзорная рентгенограмма поджелудочной железы нередко может выявить кальцификацию этого органа и внутрипротоковые камни в нем.
- Исследования кала больного.
- Различные функциональные тесты.
Выше перечислены основные методы исследования больного при панкреатите. Однако существует еще несколько способов диагностики. Они более сложные, а их проведение аргументируется формой, стадией и течением заболевания.
Существует несколько видов панкреатита. Далее перечислены возможные формы этого заболевания:
- алкогольный панкреатит;
- кальцифицирующий панкреатит;
- идиопатический панкреатит;
- ювенальный панкреатит;
- старческий панкреатит;
- тропический панкреатит;
- наследственный панкреатит;
- хронический обструктивный панкреатит;
- реактивный панкреатит;
- билиарный панкреатит;
- паренхиматозный панкреатит.
Помните, что, если вы измените свою жизнь, то ваш организм сам постепенно будет в этом помогать. Дело в том, в организме изначально заложены все механизмы излечения, просто нужно их активировать.
Зачастую традиционная медицина бессильна, но изменение своего образа жизни поможет вам преодолеть любую патологию. Мотивируйте себя, перестройте свои внутренние установки. Если вы поменяете образ жизни, вы будете и спать лучше, и энергии на все дела будет больше. Появятся совершенно другие духовные составляющие, общение с людьми станет более приятным и легким.
Существуют традиционные способы лечения панкреатита и нетрадиционные методы терапии.

При лечении панкреатита квалифицированные врачи назначают:
- голодную диету;
- наркотические анальгетики для обезболивания;
- капельницы с солевыми растворами;
- различные ингибиторы протеолитических ферментов, т.е. лекарство, которое блокирует активность ферментов;
- обезболивающие препараты;
- заместительная терапия.
Если приведенные выше и различные другие виды лечения не помогли, возникает риск осложнений. Например, может возникнуть перитонит.
Это довольно опасное заболевания, при его наличии проводится экстренная операция, в ходе которой промывается брюшная полость, ставится определенный перитонеальный лаваж, проводятся трубки. Перитонит и дальнейшая операция вводят человека в ситуацию между жизнью и смертью. Также может проводиться удаление разрушенной ткани поджелудочной железы. Это тяжелая операция как для хирурга, так и для пациента. По этой причине стоит избегать ее.
Существует множество рецептов лекарств, которые можно приготовить самостоятельно и применять для лечения заболевания.
Рецепт № 1. Взять 2-3 сырых картофелины. Из них нужно выжать сок. Сделать это можно с помощью соковыжималки. Получившуюся жидкость пить за 30 минут до приема пищи. Курс лечения составляет 7 дней, но можно его продлить. Всего нужно провести 3 таких курса с перерывами между ними. Сырой картофель благотворно влияет на здоровье зубов. Шведские ученые проводили эксперименты и доказали, что сок картофеля помогает в восстановлении зубов, а также при лечении поджелудочной железы.
Рецепт № 2. К картофельному соку можно добавить сок моркови. Применять это лекарство нужно так же, как первый рецепт.
Рецепт № 3. Полезно также пить сок из квашеной капусты. Важно: в ней не должно быть никаких специй, а также моркови.
Рецепт № 4. Также можно проводить фитотерапию. Для этого нужно взять одну чайную ложку травы чистотела, плодов аниса, кукурузных рылец,травы горца птичьего, корня одуванчика, фиалки трехцветной.
Это хорошее желчегонное средство. После окончания курса можно сразу же перейти к следующему рецепту.

Рецепт № 5. Вам нужно размягчить и перемешать 30 граммов семян укропа, листьев мяты перечной, также добавьте 20 граммов плодов боярышника, цветков бессмертника и 10 граммов цветков ромашки. После этого пол-литра смеси нужно настоять в воде в течение суток. Далее необходимо процедить напиток через сеточку. Принимать смесь следует по половине стакана 3 раза в день через час после еды. Повторять процедуру надо в течение месяца.
Рецепт № 6. Кукурузные рыльца, календулу, ромашку полевую, мяту перечную, подорожник нужно смешать в равных пропорциях. Взять одну чайную ложку сбора и также настаивать в 800 мл воды в течение суток. Принимать по 3 раза в день в количестве ¼ стакана за 15 минут до еды.
Чтобы полностью избавиться от панкреатита, необходимо обратить внимание на свой пищевой рацион.
При панкреатите необходимо также соблюдать строгую диету.
Она состоит в отказе от острой жареной пищи, алкоголя. Помимо этого в список запрещенных продуктов входят жирные мясо и рыба, а также все соленое, жареное и копченое. Творог, сметана, молоко, сыр тоже под запретом. Нельзя есть яйца, сваренные вкрутую. Сладкие фрукты и ягоды (абрикосы, бананы, черешня, клубника) лучше исключить из меню.
Также врачи не одобряют потребление свежих фруктов и овощей. Кроме того, ограничить орехи, зерновые, бобовые, потому что они содержит ингибиторы протеаз, изнуряющие поджелудочную железу.
- Рекомендуются к употреблению запечные фрукты, а также компоты из них.
- Полезны будут овощи на пару, например кабачки. Благотворно влияют на организм полувареные каши.
- Из молочных продуктов можно пить кефир, ряженку.
- Специалисты не призывают отказываться от супов, но готовить их следует на овощных бульонах.
Среди напитков рекомендованы к употреблению чай,чистая минеральная вода, отвары, а от кофе лучше отказаться.
- На десерт можно сварить кисель, приготовить желе или съесть зефир. Сахар лучше заменить небольшим количеством меда. Масло можно использовать, но по минимуму.
- Во время лечения нужно стараться есть несладкие фрукты.
- Также следует кушать овощи: помидоры, огурцы, тыкву, красный перец. Дело в том, что эти продукты лучше усваиваются организмом.
Возможные осложнения
Ранние осложнения острого панкреатита обуславливаются проникновением панкреатических ферментов и частичек омертвевших тканей поражённого органа в кровоток. Первое место по распространённости занимает гиповолемический шок, основными факторами возникновения которого считаются сильная интоксикация организма и ярко выраженный болевой синдром.
К другим ранним осложнениям можно отнести:
- дыхательную недостаточность;
- плеврит – это состояние, во время которого происходит воспаление плевры, что сопровождается скоплением жидкости в её полости;
- ателектаз одного из лёгких;
- острую печёночную недостаточность – проявляются желтоватым оттенком кожных покровов и слизистых оболочек;
- острый токсический гепатит – поражение печени, которое развивается влиянием шока и патологическим воздействием ферментов. Особую группу риска составляют пациенты с панкреатитом, у которых уже есть хронический воспалительный процесс печени, желчного пузыря или желчевыводящих протоков;
- нарушение работы сердечно-сосудистой системы;
- внутренние кровоизлияния;
- развитие воспаления в брюшине. При острой форме протекания воспаления тканей поджелудочной перитонит делится на асептический и гнойный;
- расстройства со стороны психики – формируются на фоне сильной интоксикации, которая нередко поражает головной мозг. В большинстве случаев, на второй или третий день от начала появления симптомов основного расстройства, развивается психоз. Его продолжительность составляет несколько суток;
- тромбоз сосудов.
Поздние осложнения острого панкреатита начинают формироваться после нормализации состояния больного, что достигается при помощи комплекса консервативных и хирургических способов лечения. Данные осложнений продлевает время нахождения больного в условиях стационара, а также значительно уменьшает процент благоприятного прогноза при остром панкреатите.

Поздние последствия острого панкреатита:
- формирование абсцессов или гнойников брюшной полости;
- появление панкреатических свищей – сообщений близлежащих внутренних органов;
- парапанкреатит – воспаление гнойного характера тканей, окружающих поражённый орган;
- некроз органа;
- развитие псевдокист — представляют собой формирование капсулы из соединительной ткани;
- пилефлебит – вовлечение в патологию воротной вены;
- возникновение опухолей зачастую злокачественного характера;
- заражение крови – это то, чем опасен острый панкреатит наиболее всего.
- гепатит реактивного характера;
- развитие холестаза с желтухой или без;
- холецистит;
- гнойный холангит.
По причине близости железы к диафрагме нередко выражаются такие осложнения хронического панкреатита, как пневмония или реактивный плеврит.
Гастроэнтерологами и онкологами доказана связь между хронической формой заболевания и формированием раковых опухолей поджелудочной. У пациентов, страдающих от подобного расстройства более чем двадцать лет, частота развития онкологии варьируется от 4 до 8%.

Возникновение вторичного сахарного диабета довольно долго считалось одним из самых распространённых осложнений при хроническом панкреатите. С каждым годом протекания подобного недуга вероятность появления сахарного диабета возрастает на 3%. Однако, если появление воспаления имело алкогольную этиологию, то риск значительно увеличивается.
К другим последствиям, которыми опасен хронический панкреатит, относят:
- появление эрозий и язв слизистой органов пищеварительной системы;
- железодефицитную анемию;
- ГЭРБ;
- портальную гипертензию;
- асцит – скопление большого количества жидкости в брюшной полости;
- варикозное расширение вен пищевода;
- постгеморрагическую анемию;
- спадение тканей лёгкого – на фоне его сдавливания увеличенной в объёмах поджелудочной;
- формирование камней в протоках;
- перитонит;
- септическое состояние.

Ускоренное опорожнение кишечника и желудка при панкреатите у страдающих алкоголизмом не соответствует нормальному состоянию здоровья. Заболевание сопровождается не только поносом, но и запорами, которые развиваются из-за приема медикаментов. Лечение панкреатита на фоне алкоголизма медикаментами устраняет нарушение функций поджелудочной железы.
- повторно принимать лекарства;
- вести неподвижный образ жизни;
- недоедать.
Результатом неправильного лечения панкреатита у алкоголиков могут быть:
- абсцессы;
- присоединение бактериальной флоры, распространяющейся от желудка до двенадцатиперстной кишки;
- образование кист, свищей и полипов в поджелудочной железе.
Отсутствие симптомов заболевания затрудняет проведение диагностирования.
Тяжелые случаи
Если терапия не дает положительного результата, то при любых нарушениях функции поджелудочной железы на фоне алкоголизма наблюдаются тяжелые случаи панкреатита:
- диабет;
- развитие злокачественной опухоли;
- панкреонекроз.
Эти патологии опасны для жизни страдающего алкоголизмом, поскольку панкреатит в тяжелой стадии невозможно излечить медикаментозными способами. Радикальный метод решения проблемы – хирургическое вмешательство, применяемое в редких случаях. Операция связана с удалением части пораженной некрозом поджелудочной железы. Особо тяжелые случаи панкреатита у страдающих алкоголизмом людей связаны с удалением органа полностью.

Если состояние пациента тяжелое, то требуется незамедлительно провести хирургическое вмешательство.
При осложненном течении алкогольного панкреатита могут формироваться кисты и абсцессы поджелудочной железы, свищи с соседними органами или брюшной полостью, механическая желтуха, сахарный диабет. Длительный нелеченый хронический панкреатит может приводить к развитию аденокарциномы поджелудочной железы.
От чего развивается заболевание

Панкреатит поджелудочной железы
В 95% случаев, как гласит медицинская статистика, врачи диагностируют алкогольный панкреатит или заболевание желчного пузыря, которое очень часто провоцирует развитие недуга, не реже, чем спиртное. В остальных случаях возникновение болезни поджелудочной железы можно спровоцировать:
- Дуоденитом, язвой желудка или двенадцатиперстной кишки;
- После удаления желчного пузыря;
- После полученной травмы или удара в живот;
- После употребления некоторых медикаментов (мочегонное, эстрогены, антибиотики);
- Вследствие нарушения метаболизма;
- Из-за изменения гормонального фона;
- Наличием аскаридоза;
- Вследствие наличия анатомических особенностей поджелудочной железы.
Также немаловажную роль играет возрастной и наследственный фактор. В трети случаев врачи не могут выяснить точную причину появления болезни у больного.

Хронический алкогольный панкреатит возникает вследствие постоянного употребления спиртных напитков в течение многих лет
источник
Полезным будет практика голодания. Для начала достаточно голодать по два-три дня. Потом можно начинать с мокрого голодания, затем перейти на сухое. Лучшим вариантом стало бы голодание с последующим восстановлением, период которого составляет 6-8 дней.
Голодание не предполагает полный отказ от пищи. Можно есть пропаренные овощи, каши на воде. Главным во время голодания является использование большого количества жидкости. Необходимо пить примерно от 2 до 3 л. в день. Это нужно для того, чтобы из организма выводились все токсины. Вода должна быть либо дистиллированная, либо живая в сочетании с мертвой, либо талая, также можно использовать родниковую.
Лечебное голодание или специальная диета нужны для разжижения жидкостей в организме, вывода токсинов, оттока желчи и панкреатического сока. Этим самым вы разгружаете больной орган. Голодание восстанавливает поджелудочную железу.
Перестройка организма на новый режим питания может занять много времени. Процесс этот может сопровождаться рецидивами: возникновению боли, возобновлением болезни. Однако в этом нет ничего страшного. Не отходите от диеты.
Только после того, как ваш организм полностью победит панкреатит, можно добавлять в рацион любимые продукты, от которых вы когда-то отказались.
Однако пренебрежение неотложной помощью медиков, несоблюдение программы лечения способны привести к печальным последствиям. Недостаточно самостоятельно снимать болевой синдром, руководствуясь только инструкцией по применению лекарства. Согласитесь, проще вылечить самую легкую форму заболевания, чем, например, билиарнозависимую фазу хронического панкреатита, которая длится более полугода.
Помните, что наш организм все терпит до определенного момента, а потом сдается. Продолжительность вашей жизни зависит только от вас самих. Победить панкреатит можно, о чем свидетельствуют многочисленные отзывы врачей и излечившихся пациентов. Не игнорируйте симптомы панкреатита и занимайтесь лечением своевременно.
Питание
В рацион следует ввести белковую пищу, разнообразив питание нежирными сортами мяса и рыбы, овощами, крупами, кисломолочными продуктами и напитками. Из фруктов лучше есть запеченные яблоки или груши, употреблять компоты из ягод и сухофруктов. Питаться следует 5 раз в день в установленное время малыми порциями. Диета при панкреатите на фоне алкоголизма предполагает рацион из:
- пюрированных каш;
- овощей;
- легких овощных супов;
- настоя шиповника;
- отваров и настоев лекарственных растений.
Продукты можно отваривать, запекать или готовить на пару. Они не должны оказывать раздражающее влияние на больной орган.

Принимать пищу небольшими порциями, которые не должны превосходить размерами ладонь, сохраняя при этом высокую калорийность. Питание должно быть частым и регулярным (не менее 5 раз в стуки).
Во время диеты больной не должен употреблять жирную, жареную, острую, копченую и соленую пищу. Из рациона необходимо полностью исключить продукты, употребление которых приводит к усилению секреторной активности поджелудочной железы. К ним относятся:
- газировка;
- крепкий кофе и чай;
- алкогольные напитки;
- грибы;
- любые орехи;
- кондитерские изделия;
- фастфуд;
- авокадо;
- свежий хлеб.
Страдающему алкоголизмом при панкреатите необходимо отказаться от любых доз алкоголя. Запрещено употребление животных жиров. Полезно принимать растительное и сливочное масло, но в минимальных количествах.
Алкогольный панкреатит – описание
Алкогольный панкреатит развивается вследствие поражения клеток поджелудочной железы токсическими веществами, которые выделяются при распаде спиртного в организме человека. Бывает острый и хронический алкогольный панкреатит. Острый алкогольный панкреатит можно заработать вследствие употребления внутрь большого количества суррогатного алкоголя, который оказывает сильное токсическое воздействие на железу. Хронический алкогольный панкреатит возникает вследствие постоянного употребления спиртных напитков в течение многих лет.

Когда клетки железы повреждены, ферменты активизируются и начинают переваривать орган. Железа отекает, начинает увеличиваться, сдавливать соседние органы, из-за чего могут появляться боли в эпигастральной области. Со временем ферменты начинают плохо выделяться, что потом нормальная ткань органа замещается жировой, развивается сахарный диабет (осложнение). В таком запущенном случае мало, что можно уже сделать, прогноз плохой, продолжительность жизни не более нескольких лет.
Удаление желчного пузыря и развитие панкреатита
Если у больного обнаружена желчнокаменная болезнь, то важно следить не только за состоянием желчного пузыря, но и за поджелудочной железой. Ведь очень часто после удаления желчного пузыря спустя некоторое время у многих больных развивается панкреатит, так как камни могут образовываться в протоках. Некоторые медики считают, что панкреатит развивается чаще после патологии желчного пузыря, нежели вследствие неуемного приема спиртных напитков.
От чего так происходит? Ферменты, которые вырабатываются поджелудочной железой для переваривания еды и входят в состав поджелудочного сока, выделяются в ответ на съеденную пищу. Чем жирнее и острее еда – тем интенсивнее выделяются ферменты. Сок поджелудочной железы очень едкий, способен растворить любую живую ткань. Чтобы сок утратил чрезмерную едкость и помог переварить пищу, он должен предварительно смешаться с желчью.
Если в середине желчного пузыря находятся камни, которые препятствуют движению, то сок не смешивается с желчью и возвращается обратно. После того, как сок обратно попадает в поджелудочную, развивается острая форма болезни, железа начинает разрушаться. После обнаружения камней желчного пузыря, следует провести удаление органа.
Осложнения хронической формы
источник
При хронической форме болезни у больных часто возникает нехватка ферментативных веществ. Ведь заболевание сопровождается нарушением процесса переваривания еды, вследствие того, что ферменты не поступают в нужном количестве в двенадцатиперстную кишку. Можно обнаружить такие симптомы у себя при ферментативной недостаточности:
- вздутие живота;
- тошнота;
- понос;
- резкая смена аппетита;
- боль в эпигастральной области.

Хорошим ферментативным препаратом является Мезим
Если у больного действительно отмечается ферментативная недостаточность, то ему их должны обязательно назначить. К примеру, хорошими ферментативными препаратами являются Мезим, Панкреатин или Фестал. Многие люди их знают в качестве отличных средств для устранения метеоризма или тяжести в желудке после принятия жирной пищи.
Не следует назначать ферментные препараты при панкреатите себе самостоятельно! К примеру, кажется, что Панкреатин это тоже самое, что и Мезим, но в состав препаратов входят разные ферменты. Какие конкретно нужны каждому больному ферменты, может знать и правильно назначить только лечащий врач.
Препараты следует принимать дополнительно при соблюдении таких условий:
- Дробное питание;
- Отсутствие в рационе острых, жирных и жареных блюд;
- Ограничение в рационе быстрых углеводов (сахар, шоколад, булочки);
- Полное прекращение приема алкоголя;
- Отказ от пищи в ночное время.
Какие ферменты синтезирует поджелудочная железа?
- Липаза – фермент, который расщепляет жиры;
- Амилаза – переваривает углеводы;
- Протеаза – расщепление белков на аминокислоты;
- Нуклеаза – расщепляет ДНК и РНК, находящиеся в съеденной пище.

Не следует назначать препараты себе самостоятельно. Нужные при заболевании препараты может назначить только лечащий врач

